On parle des vaccins, attention sujet hautement sensible !
Comme toujours il y a les pros et les antis. Enfin ça c’est ce qu’on aimerait nous faire croire, car finalement d’un point de vue “macro”, la société française n’est pas si divisée sur la question. Il s’agit plutôt d’un effet “avant c’était mieux”, un sentiment doux-amer qui caractérise tellement les Français. Un peu à l’instar de la pollution atmosphérique, avant “on respirait mieux”.
Bien au contraire, la qualité de l’air extérieur n’a cessé de s’améliorer, de manière générale, depuis une quinzaine d’années. On respire mieux aujourd’hui, même dans les villes. Mais les coups de projecteurs répétés et les discours alarmistes sur les épisodes de pollution donnent l’impression que la situation n’a jamais été aussi mauvaise.
Pour les vaccins, on se retrouve dans la même configuration. En 1938, le vaccin contre la diphtérie a été rendu obligatoire. Le tout premier. Puis en 1940, le vaccin contre le tétanos a été rendu obligatoire, suivi du vaccin contre la poliomyélite en 1964. Ce trio diphtérie, tétanos et poliomyélite, ne suscite aucune inquiétude, aucune remise en question : “Ils ont fait leur preuve, ils sont très anciens, ils sont maîtrisés. Il n’y a pas de controverse” résume Mathieu Humez, de l’Agence Santé Publique France.
Par contre les vaccins recommandés, même les plus anciens datant de 1969, ne fédèrent plus les troupes. Les recommandés sont les vaccins contre la coqueluche, l’hépatite B, les oreillons, la rougeole, la rubéole, les infections invasives à méningocoques, les infections invasives à pneumocoques, les infections invasives à Haemophilus influenzae de type b et plus récemment le vaccin contre le papillomavirus humain (HPV). Ces vaccins par leur seul caractère “recommandé” suscitent déjà des doutes, car “ils auraient été rendus obligatoires par les pouvoirs publics si leurs bénéfices avaient été démontrés”. Premier élément de méfiance.
Quel est le vaccin qui génère le plus d’opinions défavorables ?
Celui contre la grippe !
D’après le baromètre santé de 2016, 15% des Français ont des a priori sur le vaccin contre la grippe, suivi de celui contre l’hépatite B (13%) et du papillomavirus humain (6%).
Sa mauvaise réputation de ressentir, après la vaccination, les symptômes d’un état grippal et le fiasco de 2009 ont durablement entaché sa réputation. Pour rappel en 2009 dans un contexte de grippe aviaire, le gouvernement avait commandé 90 millions de doses avant d’annuler les 50 millions non livrés et non payés, pour au final avoir vacciné moins de 6 millions de français.
Néanmoins chez les seniors, la vaccination reste perçue comme un progrès et ils restent favorables à la vaccination contre la grippe. C’est une population qui adhère largement au principe de vaccination ayant connu “l’avant” et les ravages de la poliomyélite.
Quel groupe de la population est le plus réfractaire aux vaccins ?
Les jeunes de 18 à 30 ans constituent la cible la plus réticente. C’est également la génération qui est née dans un climat plutôt anxiogène, au milieu de scandales sanitaires (les biberons au bisphénol A, le médiator, le glyphosate…). Elle ne fait clairement pas confiance aux messages institutionnels. La vaccination est perçue comme un lobbying parapharmaceutique avant d’être une action sanitaire. Pour eux, vaccins riment avec injection de produits toxiques et des effets secondaires.
Les personnes ayant un mode de consommation “bio” et revendiquant un mode de vie “naturel” et “écolo”, adhèrent également peu aux vaccins recommandés. Par contre ils ne remettent pas en cause le fameux trio historique de vaccins (diphtérie, tétanos et poliomyélite).
Les vaccins : une histoire de santé publique ou de lobbying pharmaceutique ?
Les deux comme toujours. Mais réduire les laboratoires pharmaceutiques à “des pompes à fric” seraient réducteurs. Car d’un côté, il en faut des moyens pour investir dans les études cliniques qui durent une dizaine, voire une quinzaine d’années avant de pouvoir commercialiser le médicament. Et quel malade chronique souhaiterait la disparition de son traitement quotidien qui lui permet de vivre une vie (à peu près) normale. D’un autre côté, bien sûr qu’ils tirent les prix vers le haut, donnant l’impression d’extorquer les états et laissant leur déontologie divaguer.
Les professionnels de santé, notamment les pédiatres, demandent davantage d’outils pour sensibiliser les parents, car la vaccination est avant tout un acte altruiste.
La vaccination est un acte altruiste
Les vaccins font partie des bases sanitaires de nos sociétés, du vivre en communauté. La vaccination des personnes saines permet de protéger les personnes les plus vulnérables, qui ne peuvent être vaccinées, en créant une immunité de groupe.
Les personnes vulnérables sont celles présentant un système immunitaire déficient (immunodépression), ou ayant eu une réaction secondaire importante suite à une première injection, mais également les personnes sur lesquelles la vaccination ne prend pas (le système immunitaire n’a pas répondu à la vaccination) ou qui ont perdu leur protection vaccinale avec le temps, ainsi que les nourrissons (avant 2 mois pour le premier vaccin contre la diphtérie et dans sa première année). L’immunité de groupe permet de protéger ces personnes, tel un bouclier qui empêche les virus de se propager.
Or “les enfants non vaccinés, par choix de leurs parents, bénéficient de la protection collective conférée par la vaccination des autres enfants, sans avoir contribué à bâtir cette protection collective et sans en avoir partagé les contraintes”.
car, oui le zéro risque est un mythe.
L’absence de malade ne signifie pas la disparition de la maladie
La rougeole est en pleine résurgence. Le vaccin contre la rougeole est un vaccin recommandé. En 2015, l’agence Santé Publique France publiait un communiqué de presse soulignant qu’une épidémie de rougeole était en cours en Alsace “150 cas déclarés sur les 199 au niveau national”. Hautement contagieuse, 1 malade peut contaminer 16 autres. Or pour bénéficier de l’immunité de groupe, il est nécessaire que 94% de la population soit vaccinée. Ce pourcentage est ce qu’on appelle le seuil d’immunité de groupe.
Dans le monde, le nombre de décès liés à la rougeole est passé de 550 000 cas en 2000 à 90 000 décès en 2016, soit une chute de 84% (OMS). Pour être immunisé contre la rougeole, il faut bénéficier de 2 doses de vaccins. L’OMS cible six pays, dans lesquels les enfant ne reçoivent même pas la première dose : le Nigéria, l’Inde, le Pakistan, l’Indonésie, l’Éthiopie et la République démocratique du Congo.
Le vaccin contre la rougeole, d’abord recommandé, sera obligatoire pour les nourrissons qui naîtront à partir du 1er janvier 2018.
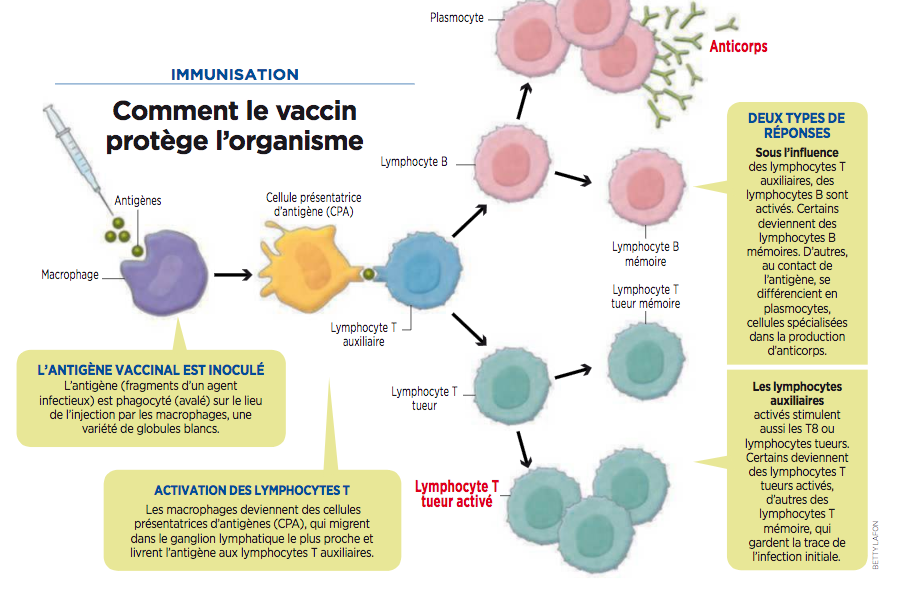
La vaccination, comment ça marche ?
Le magasine Science et Avenir avait réalisé en 2016, un dossier sur la vaccination, dans lequel était proposé cette infographie.
La conclusion du dossier reste d’ailleurs actuelle “(…) parce que la vaccination a permis d’éloigner certaines maladies de notre champ de vision que le doute a fini par s’installer sur son utilité.”
Les risques
Lorsqu’un vaccin reçoit son AMM – Autorisation de Mise sur le Marché, les instances sanitaires ont approuvé que le vaccin concédait davantage de bénéfices que de risques. Cependant des associations de regroupement de malades se créer pour dénoncer certaines maladies qui auraient été déclarées suite à une vaccination. L’emploi du conditionnel fait référence à l’absence démontrée de relation causale entre un vaccin et une maladie.
Vaccin contre l’hépatite B et sclérose en plaque
C’est le vaccin qui suscite le plus d’animosité avec celui du papillomavirus humain. Celui-ci est obligatoire pour tous les professionnels de santé et professionnels à risque, “d’une part pour les protéger, d’autre part pour éviter la contamination des patients qu’ils soignent” (Santé Publique France).
Les premières plaintes contre ce vaccin remontent aux années 90. Depuis différents pays ont mené des études épidémiologiques pour mieux cerner le lien possible entre la vaccination et l’apparition de la maladie de la sclérose en plaque, sans aboutir à une quelconque relation causale. Autrement dit, la France, les Etats-Unis, le Canada, l’Australie, le Royaume-Uni et plus généralement l’OMS concluent qu’il n’existe pas de lien direct entre la vaccination et l’apparition de la maladie.
Les décodeurs, du journal Le Monde ont consacré un dossier sur les vaccins, le 12 juillet 2017.
Vaccin contre le papillomavirus humain et maladies auto-immunes
Le vaccin contre le papillomavirus humain a pour vocation de protéger les femmes contre 4 sérotypes responsables du cancer du col de l’utérus.
Le site institutionnel vaccination-info-service.fr indique que près de 3 000 nouveaux cas de cancer du col de l’utérus sont dépistés chaque année en France et environ 1 000 femmes en décèdent. Cependant l’Institut National du Cancer précise que la couverture vaccinale est faible et ne cesse de diminuer depuis 2010, alors que le vaccin est efficace contre 70% des sérotypes de papillomavirus humain responsables de ce cancer.
Concernant le risque de développer une maladie auto-immune, la conclusion de l’Institut National du Cancer précise que :
L’ANSM et la CNAMTS ont entrepris une étude spécifique sur l’incidence des maladies auto-immunes dans la population vaccinée. Cette étude, publiée le 13 septembre 2015, a porté sur les jeunes filles affiliées au régime général de la sécurité sociale âgées de 13 à 16 ans révolus entre janvier 2008 et décembre 2012, soit plus de 2,2 millions, parmi lesquelles environ 840 000 avaient été vaccinées contre les infections liées aux HPV (par Gardasil® ou Cervarix®) et 1,4 million n’avaient pas été vaccinées. Les résultats montrent qu’il n’y a pas plus de maladies auto-immunes dans le groupe des jeunes filles vaccinées contre les HPV que dans celui des jeunes filles non vaccinées.
Une augmentation du risque de syndrome de Guillain-Barré après vaccination contre les infections à HPV apparaît toutefois probable. Cet effet indésirable est déjà identifié dans l’AMM du produit. La faible fréquence de cet évènement (1 à 2 cas pour 100 000 filles vaccinées), n’est pas de nature à remettre en cause la balance bénéfices-risques de cette vaccination.
Les résultats de cette étude française sont cohérents avec les études et rapports internationaux (Scheller et al. 2015 – registres nationaux nordiques).
Le 12 mars 2014, l’Organisation Mondiale de la Santé (OMS) a réaffirmé « la balance bénéfices-risques favorable » et s’est alarmée des « préjudices potentiels causés par des polémiques fondées sur des observations et des rapports isolés. Car le discrédit jeté sur la vaccination anti-HPV concourt à une perte de chances pour les jeunes filles non vaccinées d’accéder au seul moyen de prévention primaire contre les maladies liées aux papillomavirus humains ».
Vaccins et aluminium, des risques neurologiques
Certes l’aluminium est un neurotoxique connu. Le risque est d’être exposé régulièrement à des éléments traces d’aluminium, qui pourraient s’accumuler dans le cerveau. L’aluminium peut être présent dans l’eau de consommation, les produits d’hygiène, dont les anti-transpirants, et les vaccins, où il est employé comme adjuvant pour induire une réponse immunologique.
Plusieurs articles ont déjà été écrits sur ce sujet :
L’aluminium et les maladies neurodégénératives – Le cas de la maladie d’Alzheimer
Eau de source, eau minérale, eau du robinet : laquelle choisir ?
Bibliographie
Humez M, Le Lay E, Jestin C et Perrey C. 2017. Obligation vaccinale : résultats d’une étude qualitative sur les connaissances et perceptions de la population générale en France. Santé Publique France
Gautier A, Chemlal K, Jestin C. 2017. Adhésion à la vaccination en France : Résultats du Baromètre Santé 2016. Santé Publique France
Dossier pédagogique, Vaccination – La protection collective, Santé Publique France, octobre 2017.
La vaccination contre les infections liées aux papillomavirus humains (HPV) pour prévenir le cancer du col de l’utérus, Institut National du Cancer, 25 avril 2017
Dossier sur les vaccins des Décodeurs, Le Monde, 12 juillet 2017
Dossier La vérité sur les vaccins, Science et Avenir, 17 mai 2016
“Grippe H1N : “l’échec d’une campagne de vaccination“, article Le Point, 13 juillet 2010
Sécurité mondiale des vaccins, Organisation Mondiale de la Santé, 2002






